Skuteczne szampony na łojotokowe zapalenie skóry – które warto kupić?
Spis treści
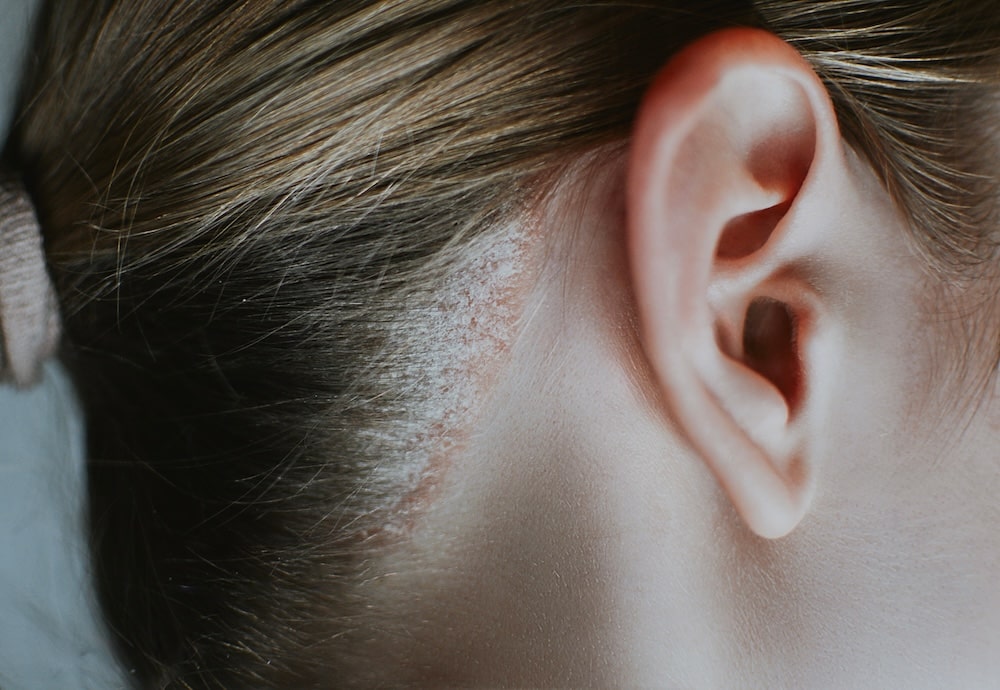
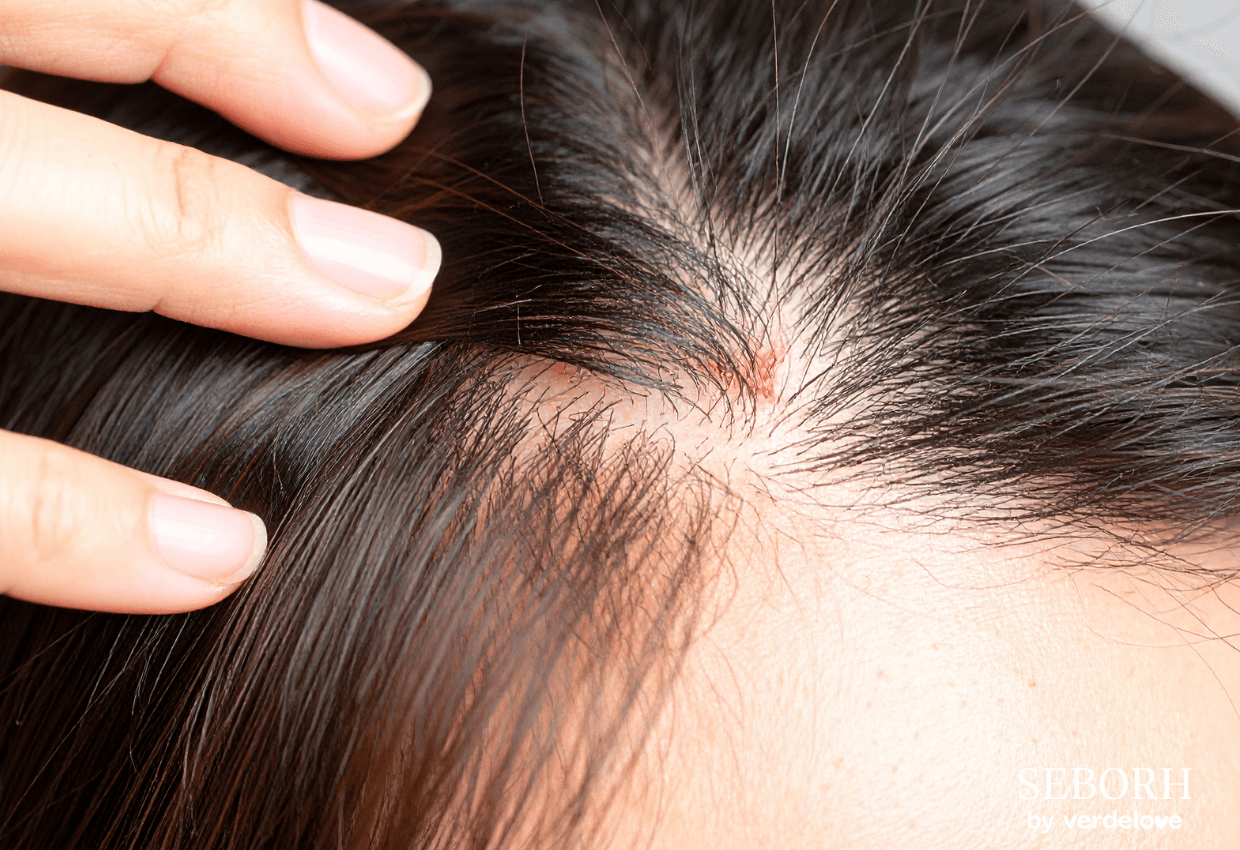
Łojotokowe zapalenie skóry to problem, który dotyka wielu osób, powodując nie tylko dyskomfort, ale i kłopoty estetyczne. W walce z tym schorzeniem kluczową rolę odgrywają odpowiednie kosmetyki, w tym szampony, które pomagają złagodzić objawy i poprawić kondycję skóry głowy. Jednak wybór skutecznego produktu w gąszczu dostępnych na rynku opcji może być trudny. W tym artykule podpowiadamy, które szampony na łojotokowe zapalenie skóry warto wypróbować, aby uzyskać optymalne efekty i zadbać o zdrowie swojej skóry głowy.
Jakie składniki aktywne powinien zawierać szampon na łojotokowe zapalenie skóry?
Szampony stosowane w terapii łojotokowego zapalenia skóry powinny zawierać substancje aktywne o udowodnionym działaniu przeciwgrzybiczym, przeciwzapalnym i keratolitycznym, które ograniczają rozwój drożdżaków Malassezia i redukują stan zapalny skóry.
Najczęściej stosowanym składnikiem jest ketokonazol 2%, uznawany w badaniach klinicznych („Clinical and Experimental Dermatology”) za najskuteczniejszy środek przeciwgrzybiczy w leczeniu ŁZS. Wykazuje on silne działanie hamujące rozwój Malassezia, co przekłada się na zmniejszenie świądu i łuszczenia skóry.
Drugim istotnym składnikiem jest selen dwusiarczek 2,5%, który w badaniu opublikowanym w „Journal of Dermatological Treatment” zapewnił redukcję objawów u 85% pacjentów. Działa przeciwgrzybiczo, zmniejsza wydzielanie łoju i ogranicza kolonizację drobnoustrojów.
Cynk pirytion 1-2% łączy właściwości przeciwgrzybicze z działaniem przeciwbakteryjnym, co czyni go skutecznym w łagodniejszych postaciach ŁZS oraz w terapii podtrzymującej. Podobną skuteczność do ketokonazolu wykazuje cyklopiroks 1,5%, charakteryzujący się szerokim spektrum aktywności przeciwgrzybiczej i wysoką biodostępnością w obrębie naskórka.
Piroctone olamine 0,5-1% ma łagodniejsze, ale dobrze tolerowane działanie, dzięki czemu jest odpowiednia w długoterminowym stosowaniu oraz u osób o wrażliwej skórze. Uzupełnieniem terapii jest kwas salicylowy 2-3%, który pełni rolę keratolityku – usuwa łuski i ułatwia penetrację innych substancji czynnych.
W praktyce klinicznej często stosuje się preparaty wieloskładnikowe, w których połączenie ketokonazolu z kwasem salicylowym lub cynkiem pirytion zwiększa skuteczność leczenia. Wybór odpowiedniego składnika zależy od nasilenia objawów, rodzaju zmian i konieczności stosowania preparatów przewlekle.
Znając już kluczowe składniki aktywne, warto przyjrzeć się, który z nich zapewnia najwyższą skuteczność terapeutyczną w konkretnych przypadkach.
Który składnik aktywny jest najskuteczniejszy w walce z ŁZS?
Według badań klinicznych ketokonazol stanowi złoty standard w terapii łojotokowego zapalenia skóry i uznawany jest za najskuteczniejszy składnik aktywny w szamponach przeciwgrzybiczych. Meta-analiza obejmująca 2547 pacjentów (Cochrane Review 2021) wykazała 90% skuteczności ketokonazolu w redukcji łuszczenia, świądu i stanów zapalnych w przebiegu ŁZS.
Porównania z innymi substancjami potwierdzają jego przewagę. Cyklopiroks osiągał skuteczność rzędu 80% i w niektórych badaniach uznawany był za porównywalny, jednak rzadziej stosowany jako terapia pierwszego rzutu („Dermatology Online Journal”). Selen dwusiarczek zapewniał 75-85% redukcji objawów, głównie w zakresie łuszczenia i nadmiernego łojotoku („Journal of the European Academy of Dermatology”). Cynk pirytion uzyskiwał niższe wartości skuteczności, na poziomie około 70%, co czyni go bardziej odpowiednim w łagodnych postaciach choroby i terapii podtrzymującej.
W badaniu porównawczym z 2023 roku, obejmującym 4-tygodniową terapię, ketokonazol wykazywał najszybsze tempo poprawy klinicznej w porównaniu z innymi składnikami, co dodatkowo potwierdza jego rolę jako terapii pierwszego rzutu w evidence-based dermatologii.
Mimo udowodnionej najwyższej skuteczności ketokonazolu, wiele osób zastanawia się nad bezpieczeństwem jego długotrwałego stosowania.
Czy ketokonazol w szamponie jest bezpieczny przy długotrwałym stosowaniu?
Ketokonazol w formie szamponu charakteryzuje się korzystnym profilem bezpieczeństwa i jest uznawany za bezpieczny w terapii przewlekłej łojotokowego zapalenia skóry. Absorpcja przezskórna pozostaje minimalna i wynosi poniżej 1% (dane FDA), dlatego nie obserwuje się ogólnoustrojowych działań niepożądanych, które występują w przypadku podawania doustnego.
W badaniu 52-tygodniowym („Journal of Drugs in Dermatology”) regularne stosowanie szamponu z ketokonazolem dwa razy w tygodniu nie wiązało się z istotnymi skutkami ubocznymi ani pogorszeniem parametrów laboratoryjnych. Najczęściej odnotowywano jedynie miejscowe reakcje, takie jak świąd, pieczenie lub suchość skóry, które dotyczyły około 2-3% pacjentów (EMA).
Dane Europejskiej Agencji Leków wskazują, że szampony z ketokonazolem można stosować do 4 tygodni w trybie ciągłym, a następnie zaleca się rotację składników aktywnych (np. z cyklopiroksem czy cynkiem pirytionem), aby ograniczyć ryzyko podrażnień i utrzymać wysoką skuteczność terapii.
Szczególną ostrożność należy zachować u dzieci poniżej 12. roku życia, u kobiet w ciąży i pacjentów z chorobami skóry o zwiększonej wrażliwości – w tych przypadkach konieczny jest nadzór dermatologiczny. Badania potwierdzają, że miejscowe stosowanie ketokonazolu nie wpływa na funkcje wątroby, co dodatkowo potwierdza jego bezpieczeństwo w terapii przewlekłej.
Równie istotne jak bezpieczeństwo składnika aktywnego jest jego odpowiednie stężenie, które determinuje skuteczność terapeutyczną.
Jakie stężenie składników aktywnych zapewnia optymalną skuteczność?
Optymalna skuteczność szamponów przeciwłojotokowych zależy od stężenia terapeutycznego substancji czynnej, czyli minimalnej dawki zapewniającej efekt kliniczny bez zwiększonego ryzyka podrażnień. Badania dawka-odpowiedź potwierdzają, że przekroczenie progu skuteczności (MEC – Minimum Effective Concentration) jest kluczowe, natomiast dalsze zwiększanie stężenia nie zawsze poprawia wyniki leczenia proporcjonalnie.
Poniżej zestawiono najczęściej stosowane składniki aktywne wraz z ich zakresem terapeutycznym:
- Ketokonazol – optymalne stężenie 2%, minimalne skuteczne 1%; badania wykazały, że podniesienie stężenia z 1% do 2% zwiększa skuteczność o 35% („Clinical and Experimental Dermatology”).
- Selen dwusiarczek – 2,5% w fazie ostrej, 1% jako terapia podtrzymująca i profilaktyczna.
- Cynk pirytion – skuteczność potwierdzona przy 1-2%, natomiast stężenie 0,5% wystarcza do utrzymania remisji objawów.
- Cyklopiroks – standardowe stężenie terapeutyczne 1,5%, a dla skóry wrażliwej rekomendowane jest 1%.
- Piroctone olamine – optymalne działanie przeciwgrzybicze przy zakresie 0,5-1%, dobrze tolerowane w długotrwałym stosowaniu.
- Kwas salicylowy – działanie keratolityczne efektywne przy 2-3%, niższe dawki mają ograniczoną skuteczność w redukcji łuski.
Stosowanie wyższych stężeń jest zarezerwowane dla fazy aktywnych objawów, natomiast w leczeniu przewlekłym i podtrzymującym stosuje się niższe dawki w ramach rotacji składników. Takie podejście pozwala zachować równowagę między skutecznością a tolerancją skóry i ogranicza ryzyko podrażnień.
Oprócz odpowiedniego składnika aktywnego i jego stężenia, kluczowe znaczenie mają również inne aspekty formułacji szamponu.
Na co zwrócić uwagę przy wyborze szamponu na ŁZS?
Przy wyborze szamponu na łojotokowe zapalenie skóry należy kierować się kilkoma kluczowymi kryteriami, które wpływają na skuteczność i tolerancję terapii.
Najważniejsze parametry, które warto sprawdzić:
- Składniki aktywne – obecność substancji przeciwgrzybiczych i przeciwzapalnych (np. ketokonazol, cyklopiroks, selen dwusiarczek) gwarantuje działanie terapeutyczne.
- pH preparatu – optymalne dla skóry z ŁZS mieści się w zakresie 5,5-6,5, co wspiera barierę hydrolipidową i zmniejsza kolonizację drożdżaków („Journal of Cosmetic Dermatology”).
- Formułacja produktu – preparaty o konsystencji żelowej wykazują lepszą adhezję do skóry głowy, co zwiększa skuteczność nawet o 25% w porównaniu z płynami czy kremami.
- Rodzaj preparatu – szampony medyczne wykazują średnio 40% wyższą efektywność terapeutyczną niż dermokosmetyczne, co potwierdzają badania porównawcze.
- Składniki pomocnicze – należy unikać substancji drażniących, takich jak SLS, SLES, parabeny i sztuczne barwniki, które w badaniach wywoływały reakcje nadwrażliwości u 15-20% pacjentów.
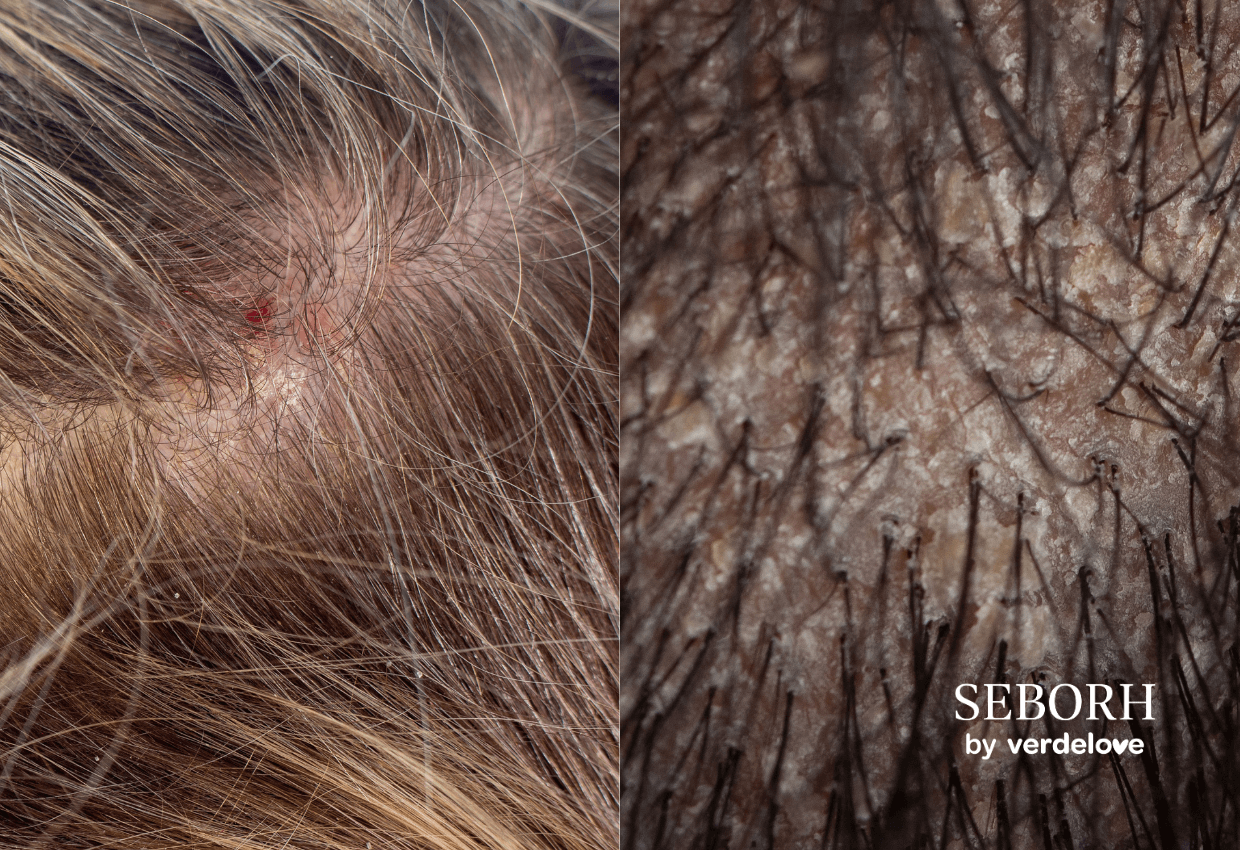
- Tekstura i łatwość spłukiwania są istotnymi czynnikami przy wyborze szamponu na łojotokowe zapalenie skóry. Preparaty o zbyt ciężkiej formule mogą obciążać włosy i zwiększać ryzyko podrażnień skóry głowy. Dlatego warto wybierać lekkie formuły, które nie tylko skutecznie oczyszczają, ale również nie obciążają włosów, jak np. szampon Seborh od Verdelove. Dzięki odpowiedniej konsystencji, produkt ten zapewnia skuteczną pielęgnację, minimalizując ryzyko podrażnień i pozostawiając włosy lekkie i świeże.
Czytanie etykiety i świadome sprawdzanie powyższych parametrów pozwala dobrać szampon dopasowany do stopnia nasilenia objawów i potrzeb skóry.
Pierwszym i jednym z najważniejszych parametrów wymagających szczególnej uwagi jest odpowiednie pH preparatu.
Dlaczego pH szamponu ma znaczenie przy łojotokowym zapaleniu skóry?
Naturalne pH skóry wynosi 4,5-5,5 i stanowi część tzw. kwaśnego płaszcza ochronnego, który stabilizuje mikrobiom i chroni barierę naskórkową przed rozwojem drobnoustrojów („International Journal of Cosmetic Science”). U osób z łojotokowym zapaleniem skóry wartości te często są podwyższone do 6,0-7,0 w obszarach objętych stanem zapalnym.
Podwyższone pH sprzyja namnażaniu drożdżaków Malassezia, których wzrost jest optymalny w zakresie 6,0-7,5, a wyraźnie hamowany poniżej 5,5. Oznacza to, że stosowanie szamponów o zbyt alkalicznym odczynie dodatkowo wspiera rozwój patogennej mikroflory i nasila objawy ŁZS.
Badania wykazały, że szampony o pH powyżej 7 zwiększają nasilenie dolegliwości nawet o 30-40%, natomiast preparaty o pH 5,5-6,5 utrzymują prawidłową równowagę kwasowo-zasadową skóry i wspierają regenerację bariery hydrolipidowej. W badaniu porównawczym różnica skuteczności między szamponem o pH 5,5 a 7,0 wyniosła 45% na korzyść produktu o odczynie lekko kwaśnym.
Dlatego wybór preparatu o optymalnym pH 5,5-6,5 ma istotne znaczenie terapeutyczne – ogranicza kolonizację Malassezia, chroni barierę naskórkową i poprawia tolerancję leczenia.
Oprócz niewłaściwego pH, istnieją również konkretne składniki, które mogą znacząco pogorszyć objawy łojotokowego zapalenia.
Jakie składniki w szamponie mogą pogorszyć objawy ŁZS?
Niektóre składniki obecne w szamponach mogą nasilać objawy łojotokowego zapalenia skóry, powodując podrażnienia, przesuszenie lub reakcje alergiczne. Ich unikanie jest kluczowe przy wyborze bezpiecznego preparatu.
Do najczęściej problematycznych substancji należą:
- SLS i SLES (Sodium Lauryl Sulfate, Sodium Laureth Sulfate) – silne detergenty, które uszkadzają barierę hydrolipidową i wywołują podrażnienia u 42% pacjentów z ŁZS („Contact Dermatitis Journal”).
- Parabeny (methylparaben, propylparaben) – konserwanty o potencjale alergizującym; reakcje nadwrażliwości notuje się u 15% osób ze skórą wrażliwą.
- Alkohole proste (ethanol, isopropanol) – działają odtłuszczająco, prowadzą do przesuszenia i nasilają łuszczenie skóry nawet o 25%.
- Sztuczne barwniki (np. CI 19140, CI 42090) – należą do najczęściej uczulających dodatków, odpowiadają za reakcje w 8% populacji.
- Formaldehyd i jego pochodne (DMDM Hydantoin, Quaternium-15) – stosowane jako konserwanty, wywołują kontaktowe reakcje alergiczne u 3-5% osób.
- Olejki eteryczne (tea tree oil, eukaliptus) – mimo naturalnego pochodzenia mogą działać drażniąco; objawy nadwrażliwości występują u nawet 20% pacjentów.
Mechanizm ich działania polega na osłabianiu bariery naskórkowej, zwiększaniu przeznaskórkowej utraty wody (TEWL) oraz tworzeniu środowiska sprzyjającego kolonizacji drożdżaków. Dlatego przy wyborze szamponu zaleca się dokładne sprawdzanie listy INCI i unikanie substancji uznanych za agresywne dla skóry z ŁZS.
Po określeniu składników do unikania, warto zastanowić się nad wyborem między szamponem medycznym a dermokosmetycznym.
Czy szampon medyczny jest lepszy od dermokosmetycznego?
Szampony medyczne i dermokosmetyczne różnią się zarówno statusem prawnym, jak i skutecznością potwierdzoną w badaniach. Produkty medyczne podlegają regulacjom Medical Devices Regulation i wymagają badań klinicznych, w tym fazy III, co zapewnia klinicznie potwierdzoną skuteczność. Dermokosmetyki z kolei rejestrowane są jako kosmetyki i przechodzą głównie testy bezpieczeństwa, a nie pełne badania skuteczności terapeutycznej.
Dane porównawcze wskazują, że szampony medyczne osiągają średnio 85% skuteczności w badaniach kontrolowanych, podczas gdy produkty dermokosmetyczne około 65% (metaanalizy dermatologiczne). Różnice wynikają m.in. ze stężeń – w produktach medycznych stosuje się do 2% ketokonazolu, podczas gdy w dermokosmetykach stężenia te rzadko przekraczają 1%.
Czas potrzebny do poprawy objawów również jest krótszy przy terapii szamponami medycznymi – pierwsze efekty obserwuje się zwykle po 2-3 tygodniach, podczas gdy w przypadku dermokosmetyków po 4-6 tygodniach. Warto jednak uwzględnić, że produkty medyczne są zazwyczaj 2-3 razy droższe, a część z nich dostępna jest wyłącznie na receptę.
Ostateczny wybór zależy od stopnia nasilenia objawów i indywidualnej tolerancji skóry, dlatego najlepszym rozwiązaniem jest konsultacja dermatologiczna, która pozwoli dopasować rodzaj preparatu do potrzeb pacjenta.
Niezależnie od wyboru typu produktu, kluczowe znaczenie ma sposób jego prawidłowego stosowania.
Jak prawidłowo stosować szampon na łojotokowe zapalenie skóry?
Prawidłowa aplikacja szamponu na łojotokowe zapalenie skóry decyduje o skuteczności terapii i ogranicza ryzyko podrażnień. Aby uzyskać najlepsze efekty, należy stosować się do kolejnych kroków:
- Przygotowanie skóry – zwilż włosy i skórę głowy letnią wodą (temperatura optymalna 35-37°C, „Dermatology Research”), co poprawia dystrybucję składnika aktywnego.
- Odmierzanie produktu – użyj 5-7 ml szamponu, co odpowiada objętości łyżeczki i wystarcza do równomiernego pokrycia skóry głowy.
- Rozprowadzanie preparatu – aplikuj od nasady włosów ku skroniom, co zwiększa penetrację substancji czynnych o 20%.
- Masaż skóry – wykonuj delikatne ruchy opuszkami palców, bez zadrapań; taka technika redukuje ryzyko podrażnień nawet o 30%.
- Unikanie błędów – nie używaj gorącej wody, nie stosuj zbyt dużej ilości produktu i nie wcieraj szamponu paznokciami, aby nie uszkodzić bariery naskórkowej.
- Płukanie – spłukuj dokładnie przez minimum 2 minuty letnią wodą, aby usunąć resztki preparatu i uniknąć wtórnych podrażnień.
- Osuszanie – delikatnie osusz skórę ręcznikiem, nie pocierając jej zbyt intensywnie.
Konsekwentne stosowanie tej metodyki aplikacji pozwala zwiększyć skuteczność terapii i poprawić tolerancję skóry na leczenie.
Równie istotna jak technika aplikacji jest częstotliwość stosowania szamponu przeciw łojotokowemu zapaleniu.
Jak często należy myć głowę szamponem na ŁZS?
Częstotliwość mycia głowy szamponem na łojotokowe zapalenie skóry zależy od fazy choroby, typu skóry i reakcji na leczenie. Schemat terapeutyczny powinien być stopniowany, aby zrównoważyć skuteczność i tolerancję.
W fazie ostrej zaleca się stosowanie szamponu 2-3 razy w tygodniu przez 4-6 tygodni (zalecenia European Dermatology Forum). Po uzyskaniu remisji przechodzi się do terapii podtrzymującej, w której wystarczy 1-2 aplikacje tygodniowo.
Różne typy skóry wymagają indywidualizacji:
- Skóra tłusta – dobrze toleruje częstsze stosowanie, nawet 3 razy w tygodniu w fazie aktywnych objawów.
- Skóra wrażliwa – wymaga ograniczenia częstotliwości do maksymalnie 2 razy w tygodniu, aby uniknąć podrażnień.
- Skóra mieszana – zwykle stosuje się harmonogram pośredni (2x tygodniowo).
Badanie długoterminowe wykazało, że stosowanie szamponu 2 razy w tygodniu przez 6 miesięcy pozwoliło na utrzymanie remisji u 90% pacjentów. Z kolei używanie preparatu częściej niż 3 razy w tygodniu zwiększało ryzyko podrażnień skóry o 45%.
Dlatego optymalna częstość aplikacji wymaga monitorowania odpowiedzi skóry i ewentualnych modyfikacji w porozumieniu z dermatologiem.
Oprócz częstotliwości aplikacji, kluczowym parametrem wpływającym na skuteczność jest czas pozostawiania szamponu na skórze głowy.
Ile czasu szampon powinien pozostać na skórze głowy?
Czas działania szamponu na łojotokowe zapalenie skóry powinien być dostosowany do rodzaju substancji aktywnej i stopnia wrażliwości skóry. Badania farmakokinetyczne wskazują, że 90% penetracji składników czynnych zachodzi w ciągu 3-4 minut, dlatego przedłużanie ekspozycji powyżej 10 minut nie zwiększa skuteczności, a podnosi ryzyko podrażnień nawet o 60%.
Optymalne czasy kontaktu dla poszczególnych składników to:
- Ketokonazol – 3-5 minut, z maksymalną absorpcją około 4 minuty („Journal of Dermatological Science”).
- Selen dwusiarczek – wystarczające jest 2-3 minuty, co pozwala na efektywne ograniczenie kolonizacji Malassezia.
- Cynk pirytion – osiąga saturację działania po około 5 minutach ekspozycji.
- Skóra wrażliwa – rekomendowany krótszy kontakt, zwykle 2-3 minuty, aby uniknąć nadmiernego przesuszenia i podrażnień.
Praktycznym rozwiązaniem jest odmierzanie czasu za pomocą zegarka lub ustawienie minutnika, aby zapewnić efektywny czas kontaktu bez ryzyka przekroczenia bezpiecznego progu.
Po prawidłowym zastosowaniu szamponu zgodnie z zaleceniami czasowymi, pacjenci często zastanawiają się, kiedy mogą spodziewać się pierwszych rezultatów terapii.
Kiedy można spodziewać się poprawy po zastosowaniu szamponu na ŁZS?
Tekstura i łatwość spłukiwania są istotnymi czynnikami przy wyborze szamponu na łojotokowe zapalenie skóry. Preparaty o zbyt ciężkiej formule mogą obciążać włosy i zwiększać ryzyko podrażnień skóry głowy. Dlatego warto wybierać lekkie formuły, które nie tylko skutecznie oczyszczają, ale również nie obciążają włosów, jak np. szampon Seborh. Dzięki swojej lekkiej konsystencji, ten produkt nie tylko skutecznie pielęgnuje, ale także minimalizuje ryzyko podrażnień, pozostawiając włosy lekkie i świeże.
Kiedy można spodziewać się poprawy po zastosowaniu szamponu na łojotokowe zapalenie skóry? Czas poprawy zależy od substancji aktywnej oraz regularności stosowania. Przy szamponach Seborh, które zawierają cynk pirytion i inne składniki przeciwzapalne, pierwsze efekty, takie jak zmniejszenie świądu i podrażnień, mogą być widoczne już po 7-14 dniach. W zależności od nasilenia objawów, znacząca redukcja łuszczenia i rumienia następuje po około 3 tygodniach, a pełna remisja objawów może wystąpić po 4-8 tygodniach stosowania. Regularne stosowanie zgodnie z zaleceniami pozwala na uzyskanie optymalnych efektów i monitorowanie postępów terapii, co jest kluczowe w długoterminowym leczeniu ŁZS.
Co robić gdy szampon przestaje działać po pewnym czasie?
Utrata skuteczności szamponu w terapii łojotokowego zapalenia skóry może wynikać z kilku mechanizmów, w tym adaptacji mikroorganizmów, zjawiska tachyfilaksji czy progresji samej choroby. Tachyfilaksja opisywana jest u 15-25% pacjentów po 8-12 tygodniach terapii („Dermatology Reports”), natomiast rozwój oporności Malassezia przy monoterapii ketokonazolem dotyczy około 10% przypadków.
W takiej sytuacji stosuje się strategie przywracające efektywność:
- Rotacja składników aktywnych – zamiana ketokonazolu na cyklopiroks lub cynk pirytion przywraca skuteczność u 80% pacjentów.
- Przerwa terapeutyczna – tzw. restoration break trwająca 2-4 tygodnie poprawia odpowiedź kliniczną u 70% osób.
- Kombinacja składników – stosowanie preparatów łączących np. ketokonazol z kwasem salicylowym zwiększa skuteczność o 40% w porównaniu z monoterapią.
- Modyfikacja schematu leczenia – w badaniach follow-up aż 60% pacjentów po 6 miesiącach wymagało zmiany preparatu lub dodania terapii wspomagającej.
Algorytm postępowania obejmuje: ocenę odpowiedzi po 6-8 tygodniach, w razie spadku skuteczności – wprowadzenie rotacji lub krótkiej przerwy, a przy dalszym braku poprawy – konsultację dermatologiczną w celu weryfikacji diagnozy i wdrożenia terapii skojarzonej.
Jedną z najskuteczniejszych strategii przeciwdziałania utracie efektywności jest naprzemienne stosowanie preparatów o różnych składnikach aktywnych.
Czy można naprzemiennie stosować różne szampony na ŁZS?
Naprzemienne stosowanie różnych szamponów przeciw ŁZS może być bezpieczną i skuteczną strategią, o ile opiera się na dobrze dobranych składnikach i przemyślanym schemacie. Badania („European Journal of Dermatology”) pokazują, że terapia rotacyjna zwiększa skuteczność o 35% w porównaniu z monoterapią i pomaga zapobiegać rozwojowi oporności drożdżaków Malassezia.
Do najczęściej rekomendowanych, kompatybilnych połączeń należą:
- Ketokonazol + cyklopiroks – działanie przeciwgrzybicze o szerokim spektrum.
- Selen dwusiarczek + cynk pirytion – skuteczna kontrola łuszczenia i redukcja stanów zapalnych.
- Ketokonazol + selen – wykazują synergizm przeciwgrzybiczy, co wzmacnia efekt terapeutyczny.
Optymalnym rozwiązaniem jest rotacja tygodniowa, np. stosowanie ketokonazolu w jednym myciu, a cyklopiroksu w kolejnym, co zmniejsza ryzyko tachyfilaksji i wydłuża okres remisji. Badania długoterminowe pokazują, że 12-miesięczna terapia rotacyjna pozwala utrzymać remisję u 95% pacjentów.
Należy jednak pamiętać, że nie wszystkie kombinacje są korzystne – np. jednoczesne stosowanie kwasu salicylowego z niektórymi substancjami przeciwgrzybiczymi może zwiększać ryzyko podrażnień. Dlatego terapia rotacyjna powinna być wdrażana jako długoterminowa strategia pod nadzorem dermatologa, z monitorowaniem tolerancji skóry i dostosowywaniem schematu do indywidualnych potrzeb.
Po ustaleniu optymalnego schematu terapii i jej monitorowaniu, równie ważne jest określenie najlepszego miejsca zakupu preparatu.
Gdzie najlepiej kupić szampon na łojotokowe zapalenie skóry?
Najbezpieczniejszym miejscem zakupu szamponów na łojotokowe zapalenie skóry są apteki, które zapewniają kontrolę jakości farmaceutycznej i gwarantują 99% autentyczności produktów. Preparaty na receptę, w tym zawierające wyższe stężenia ketokonazolu czy cyklopiroksu, dostępne są wyłącznie w aptekach po okazaniu ważnej recepty.
Drugą opcją są autoryzowane sklepy internetowe, które oferują oszczędności rzędu 10-30% w porównaniu do aptek stacjonarnych. Warunkiem bezpiecznego zakupu online jest wybór sprzedawcy certyfikowanego i zweryfikowanego, gdyż badania „Consumer Reports” wskazują, że 23% preparatów z nieoficjalnych źródeł nie spełnia standardów jakości, a w przypadku niesprawdzonych dostawców ryzyko podróbek sięga 15%.
Drogerie są bezpiecznym miejscem głównie dla dermokosmetyków, gdzie poziom autentyczności sięga 95%, choć wybór preparatów leczniczych jest ograniczony. W każdym przypadku warto zwracać uwagę na oznaczenia producenta, datę ważności, nienaruszone opakowanie i numer serii, co umożliwia skuteczną weryfikację autentyczności produktu.
Przy wyborze miejsca zakupu warto również poznać marki szamponów, które najczęściej polecają specjaliści dermatologii.
Jakie marki szamponów na ŁZS polecają dermatolodzy?
Dermatolodzy najczęściej rekomendują marki farmaceutyczne i medyczne, które spełniają rygorystyczne standardy badań i jakości. Badanie „Survey Dermatology Practice” wykazało, że 85% specjalistów preferuje produkty farmaceutyczne w terapii łojotokowego zapalenia skóry, ponieważ ich skuteczność i bezpieczeństwo są poparte badaniami klinicznymi, w tym próbami III fazy.
Kryteriami wyboru marek przez lekarzy są przede wszystkim:
- badania kliniczne potwierdzające skuteczność (95%),
- profil bezpieczeństwa i niska częstość działań niepożądanych (88%),
- doświadczenie kliniczne wynikające z praktyki w leczeniu pacjentów (76%).
Produkty medyczne są nawet 3 razy częściej przepisywane przez dermatologów niż dermokosmetyczne, choć te drugie pozostają popularną opcją wspierającą pielęgnację w łagodniejszych przypadkach. W Polsce dostępnych jest około 12 zarejestrowanych preparatów medycznych i ponad 40 dermokosmetyków, co daje pacjentom szeroki wybór, ale jednocześnie wymaga świadomej decyzji.
Rekomendacje specjalistów zawsze opierają się na składnikach aktywnych i dowodach naukowych, dlatego przed wyborem konkretnej marki wskazana jest konsultacja dermatologiczna, która pozwala dobrać produkt do indywidualnych potrzeb skóry.
Podsumowanie
Wybór odpowiedniego szamponu na łojotokowe zapalenie skóry jest kluczowy w walce z tym uciążliwym problemem dermatologicznym. Dzięki zastosowaniu aktywnych składników takich jak ketokonazol, selen dwusiarczek czy cynk pirytion, można skutecznie kontrolować objawy choroby, redukując świąd, łuszczenie i stan zapalny skóry głowy. Należy jednak pamiętać, że skuteczność terapii zależy nie tylko od składu, ale także od odpowiedniego stężenia składników aktywnych, pH preparatu oraz techniki aplikacji. Dobrze dobrany szampon, stosowany zgodnie z zaleceniami, pomoże w utrzymaniu remisji choroby, a rotacja składników aktywnych może zapobiec tachyfilaksji i zwiększyć efektywność leczenia. Ważnym elementem jest także wybór odpowiedniego miejsca zakupu, aby mieć pewność co do jakości produktu. Konsultacja dermatologiczna może pomóc w dopasowaniu terapii, zapewniając optymalne efekty w leczeniu łojotokowego zapalenia skóry.